Μονάδα Αρρυθμιών
Η καρδιά μας σε φυσιολογικές συνθήκες λειτουργεί με σταθερό ρυθμό ο οποίος αυξομειώνεται ανάλογα με τις ανάγκες του οργανισμού μας.
Στην περίπτωση που η λειτουργία της καρδιάς δεν είναι πλέον ρυθμική, εμφανίζονται οι λεγόμενες αρρυθμίες της καρδιάς.
Κατά βάση οι καρδιακές αρρυθμίες γίνονται αντιληπτές ως το λεγόμενο αίσθημα παλμών, τον ακανόνιστο χτύπο της καρδιάς, ο οποίος μπορεί να βραδύς ή ταχύς, ενώ σε κάποιες περιπτώσεις μπορεί να αισθανόμαστε κενό επί παρουσία παύσεων.
Η ειδίκευση της καρδιολογίας που ασχολείται με τις αρρυθμίες της καρδιάς είναι η ηλεκτροφυσιολογία (επεμβατική και μη), η πρώτη ανεξάρτητη και αναγνωρισμένη ειδίκευση πριν την έλευση της επεμβατικής καρδιολογίας.
Τα τελευταία 15 χρόνια η εξέλιξη και η πρόοδος στη μελέτη και στην αντιμετώπιση των αρρυθμιών είναι ραγδαία και στη Μονάδα Αρρυθμιών του Athens Heart Center, παρέχεται στους ασθενείς που εμφανίζουν αρρυθμίες η δυνατότητα της πλέον σύγχρονης και αποτελεσματικής διαχείρισης τους.
Τύποι αρρυθμιών
Η καρδιά έχει αδρά το σχήμα και το μέγεθος κλειστής γροθιάς. Είναι ένας μυς που συνεχώς τροφοδοτεί το σώμα με αίμα πλούσιο σε οξυγόνο.
Η καρδιά έχει τέσσερεις κοιλότητες: δύο μικρότερες, ανώτερες καρδιακές κοιλότητες (δεξιός και αριστερός κόλπος) και δύο μεγαλύτερες, κατώτερες καρδιακές κοιλότητες που λειτουργούν ως αντλίες (δεξιά και αριστερή κοιλία).
Οι αρρυθμίες μπορούν να διακριθούν στις ακίνδυνες και στις επικίνδυνες, όσον αφορά τον καρδιαγγειακό τους κίνδυνο για τον ασθενή.
Από επιστημονικής πλευράς οι αρρυθμίες διακρίνονται στις υπερκοιλιακές και στις κοιλιακές, ανάλογα με την προέλευσή τους από τις δομές της καρδιάς άνωθεν των κοιλιών της καρδιάς (τους κόλπους και τις συνδέσεις τους με τις κοιλίες) ή από τις κοιλίες του μυοκαρδίου, τη δεξιά και την αριστερή.
Η πλέον συχνή καρδιακή αρρυθμία είναι η κολπική μαρμαρυγή. Η κολπική μαρμαρυγή αποτελεί ξεχωριστό κεφάλαιο στη σύγχρονη ηλεκτροφυσιολογία. Στο πλαίσιο αυτό έχει συσταθεί στο Athens Heart Center, η πρώτη, πρότυπη Μονάδα Κολπικής Μαρμαρυγής, που στοχεύει στην ολιστική αντιμετώπιση της νόσου.
Υπερκοιλιακές αρρυθμίες
Σε αντίθεση με την κολπική μαρμαρυγή, οι υπερκοιλιακές ταχυκαρδίες είναι απόλυτα ρυθμικές. Οι υπερκοιλιακές ταχυκαρδίες χαρακτηρίζονται επίσης από απότομη έναρξη και αιφνίδια διακοπή (σαν να ανοίγει και να κλείνει ένας διακόπτης).
Πλην του αισθήματος παλμών, οι ασθενείς με υπερκοιλιακές ταχυκαρδίες μπορεί να εμφανίσουν, ανάλογα με τη συχνότητα της ταχυκαρδίας (από 150 έως 250 σφύξεις το λεπτό), ζάλη, λιποθυμία (συγκοπή) και προκάρδιο άλγος (εάν συνυπάρχει στεφανιαία νόσος).
Κατά βάση, η πρόγνωση των ασθενών με υπερκοιλιακές ταχυκαρδίες (πλην αυτών με εμφανή δεμάτια τύπου WPW) είναι άριστη και η αντιμετώπισή τους στοχεύει στη βελτίωση της ποιότητας ζωής, κυρίως επειδή αφορούν σε νέα άτομα χωρίς άλλα καρδιακά νοσήματα.
Κομβική ταχυκαρδία επανεισόδου
Το εργοστάσιο παραγωγής ηλεκτρικών ερεθισμάτων στην καρδιά βρίσκεται στο φλεβόκομβο. Αφού εκπολώσουν τους κόλπους, τα ερεθίσματα μεταφέρονται διαμέσου του κολποκοιλιακού κόμβου στις κοιλίες. Σε ένα στα έξι άτομα, ο κολποκοιλιακός κόμβος μπορεί να περιλαμβάνει δύο οδούς αγωγής των ερεθισμάτων από τους κόλπους στις κοιλίες, μία βραδεία και μία ταχεία οδό.
Σε κανονικές συνθήκες, τα ερεθίσματα διέρχονται από τους κόλπους προς τις κοιλίες διαμέσου της ταχείας οδού. Σε ειδικές περιπτώσεις, στους ασθενείς με δυο οδούς μπορεί να δημιουργηθεί βραχυκύκλωμα μεταξύ των δύο αυτών οδών με αποτέλεσμα την εμφάνιση της κομβικής ταχυκαρδίας επανεισόδου, της συχνότερης ρυθμικής υπερκοιλιακής ταχυκαρδίας.
Η έναρξη της ταχυκαρδίας είναι απότομη, με καρδιακές συχνότητες συχνά ιδιαίτερα υψηλές (170-220 σφύξεις ανά λεπτό).
Ο τερματισμός (ανάταξη) της ταχυκαρδίας, εάν δεν επέλθει αυτόματα, μπορεί να επιτευχθεί με βαγοτονικούς χειρισμούς (δοκιμασία Valsalva, μάλαξη καρωτιδικού κόλπου) και εφόσον αυτοί αποτύχουν με χρήση φαρμακευτικών μέσων ή/και ηλεκτρικά (ηλεκτρική ανάταξη).
Η αποφυγή νέων επεισοδίων ταχυκαρδίας επιτυγχάνεται είτε με χορήγηση χρονίως φαρμακευτικής αγωγής (β-αποκλειστών, αναστολέων διαύλων ασβεστίου, αντιαρρυθμικών κατηγορίας ΙC) είτε, πιο αποτελεσματικά, μέσω κατάλυσης.
Κολποκοιλιακή ταχυκαρδία επανεισόδου
Σε ορισμένους ανθρώπους, υπάρχει εκ γενετής μια επιπρόσθετη του κολποκοιλιακού κόμβου επικοινωνία των κόλπων με τις κοιλίες, λόγω ατελούς ίνωσης των κολποκοιλιακών δακτυλίων.
Οι παραμένουσες μυϊκές συνδέσεις ονομάζονται παραπληρωματικά δεμάτια. Όταν το δεμάτιο μπορεί να άγει τα ερεθίσματα από τους κόλπους προς τις κοιλίες, μπορεί να είναι εμφανές στο ηλεκτροκαρδιογράφημα, ενώ όταν άγει μόνο από τις κοιλίες προς τους κόλπους αναφερόμαστε στα αποκεκρυμμένα δεμάτια.
Οι ασθενείς με εμφανές δεμάτιο και επεισόδια ταχυκαρδιών πάσχουν από το σύνδρομο WPW (Wolff-Parkinson-White).
Η κολποκοιλιακή ταχυκαρδία επανεισόδου επισυμβαίνει όταν δημιουργηθεί βραχυκύκλωμα μεταξύ του δεματίου και του κολποκοιλιακού κόμβου.
Ιδιαίτερη αναφορά χρήζει η περίπτωση εμφάνισης κολπικής μαρμαρυγής σε ασθενείς με εμφανή δεμάτια, όπου ενέχεται κίνδυνος αιφνιδίου θανάτου λόγω πολύ γρήγορης μεταφοράς ηλεκτρικών ερεθισμάτων διαμέσου του δεματίου από τους κόλπους προς τις κοιλίες.
Όταν ένα δεμάτιο είναι συμπτωματικό, εμφανές ή αποκεκρυμμένο, πρώτη επιλογή θεραπείας είναι η κατάλυση.
Ένα αποκεκρυμμένο δεμάτιο, που ανευρίσκεται τυχαία (το οποίο μπορεί να συμβεί μόνο κατά τη διάρκεια ηλεκτροφυσιολογικής μελέτης που διενεργείται για άλλο λόγο) δεν χρήζει θεραπείας.
Όταν ένα εμφανές δεμάτιο (WPW) είναι ασυμπτωματικό, διαστρωματώνουμε τον κίνδυνο του ασθενούς για αιφνίδιο καρδιακό θάνατο (ο κίνδυνος είναι μεγαλύτερος όσο το δεμάτιο είναι πιο ταχύ στην αγωγή του).
Η διαστρωμάτωση αυτή επιτυγχάνεται με δοκιμασία κόπωσης, Holter ρυθμού και τελικά ηλεκτροφυσιολογική μελέτη.
Σε άτομα υψηλού κινδύνου ενδείκνυται η επέμβαση κατάλυσης (ablation) και ο καυτηριασμός του παραπληρωματικού δεματίου, παρά την απουσία συμπτωμάτων, με στόχο την αποφυγή ενδεχόμενης εμφάνισης αιφνιδίου καρδιακού θανάτου.
Κολπική ταχυκαρδία
Η κολπική ταχυκαρδία προέρχεται από μία ή περισσότερες εστίες στους κόλπους και εμφανίζεται σε ασθενείς με υποκείμενη καρδιοπάθεια (προηγούμενο καρδιακό χειρουργείο, συγγενή καρδιοπάθεια), ή με εξωκαρδιακή διαταραχή (θυρεοειδοπάθεια).
Εντούτοις, κολπική ταχυκαρδία παρουσιάζεται ενίοτε και σε υγιή άτομα, χωρίς συνυπάρχουσες παθήσεις.
Κοιλιακές αρρυθμίες
Οι κοιλιακές αρρυθμίες μπορεί να εμφανιστούν με 3 τρόπους, με τη μορφή πολλαπλών έκτακτων κοιλιακών συστολών, με τη μορφή μη εμμένουσας κοιλιακής ταχυκαρδίας (τουλάχιστον τρία συμπλέγματα σε σειρά) ή εμμένουσας κοιλιακής ταχυκαρδίας όταν διαρκεί πάνω από 30 δευτερόλεπτα ή και λιγότερο εάν προκαλεί συγκοπή στον ασθενή.
Στον αλγόριθμο αντιμετώπισης των ασθενών με κοιλιακές αρρυθμίες, ανεξάρτητα από τη μορφή εμφάνισης, πρώτο βήμα είναι η διερεύνηση δομικής βλάβης στο μυοκάρδιο του ασθενούς, η ύπαρξη δηλαδή δομικής καρδιοπάθειας.
Για το σκοπό αυτό λαμβάνουμε ένα πλήρες στοχευμένο ατομικό και οικογενειακό ιστορικό, τον εξετάζουμε καρδιολογικά, διερευνούμε τους παράγοντες κινδύνου για στεφανιαία νόσο και διενεργούμε ηλεκτροκαρδιογράφημα και υπερηχοκαρδιογράφημα.
Εάν υπάρχουν ύποπτα ευρήματα, θέση έχει η διενέργεια της μαγνητικής καρδιάς, της εξέτασης που αποσαφηνίζει καλύτερα από όλες τη δομή του μυοκαρδίου. Εφόσον είναι όλα φυσιολογικά θεωρούμε ότι η αιτιολογία εμφάνισης των κοιλιακών αρρυθμιών είναι ιδιοπαθής.
Σε περίπτωση υποκείμενης καρδιακής ανεπάρκειας (ισχαιμικής ή διατατικής αιτιολογίας) ή μυοκαρδιοπάθειας εξετάζουμε σοβαρά το ενδεχόμενο εμφύτευσης απινιδωτή στον ασθενής μας με σκοπό την πρόληψη του αιφνίδιου καρδιακού θανάτου.
Σε συγκεκριμένες κατηγορίες ασθενών με δομική καρδιοπάθεια, εξέχουσα είναι η αξία της ηλεκτροφυσιολογικής μελέτης.
Όταν ένας ασθενής εμφανίζει ιδιοπαθούς αιτιολογία κοιλιακή ταχυκαρδία, πρώτη επιλογή είναι η διενέργεια κατάλυσης αυτής. Η κατάλυση σε αυτές τις περιπτώσεις συνοδεύεται από πολύ υψηλά (90%) ποσοστά επιτυχίας.
Παρόμοια είναι η αντιμετώπιση ιδιοπαθούς μη εμμένουσας κοιλιακής ταχυκαρδίας, ειδικά εάν είναι συχνή και συμπτωματική, προκαλεί δηλαδή αίσθημα παλμών και ζάλη.
Ειδική αναφορά χρήζει η διαχείριση ασθενών με πολλαπλές έκτακτες κοιλιακές συστολές. Απαραίτητος είναι ο υπολογισμός του φορτίου τους στο 24ώρο Holter, δηλαδή ο αριθμός του ανά 24 ώρες.
Εάν οι κοιλιακές συστολές υπερβαίνουν τις 5 - 10.000 και επιμένουν σε διάστημα μεγαλύτερο του τριμήνου, προχωρούμε σε πιο ενδελεχή έλεγχο του ασθενούς.
Στο πλαίσιο αυτό συνιστάται να διερευνούμε την ύπαρξη όψιμων δυναμικών. Αυτό επιτυγχάνεται και μέσω ειδικής ανάλυσης που είναι εφικτή σε συγκεκριμένα λογισμικά Holter ρυθμού, όπως αυτό που υπάρχει στο εργαστήριο του Athens Heart Center.
Η μαγνητική τομογραφία καρδιάς μπορεί να αναδείξει αρχόμενη επηρεασμένη λειτουργία της δεξιάς και της αριστεράς κοιλίας και αποτελεί συχνά εξέταση εκλογής.
Η φαρμακευτική αγωγή δεν έχει καλά αποτελέσματα και όποτε κρίνουμε ότι πρέπει να κατασταλούν οι έκτακτες κοιλιακές συστολές, προχωρούμε σε κατάλυση της αρρυθμιογόνου εστίας.
Κατάλυση
Η κατάλυση (ablation) πραγματοποιείται με εισαγωγή καθετήρων από τα μηριαία αγγεία των ποδιών και σε γενικές γραμμές μοιάζει με τη στεφανιογραφία, όσον αφορά στην προετοιμασία και «ταλαιπωρία», στην οποία υπόκειται ο ασθενής.
Στις περιπτώσεις υπερκοιλιακών αρρυθμίων, η κατάλυση στοχεύει στη διακοπή του βραχυκυκλώματος με βλάβες στη βραδεία (δεύτερη) οδό του κόμβου και στο παραπληρωματικό δεμάτιο με χρήση συμβατικών ηλεκτροφυσιολογικών μεθόδων.
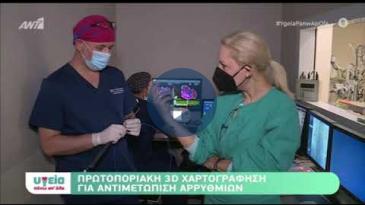
Σύγχρονα συστήματα ηλεκτροανατομικής χαρτογράφησης (όπως το σύστημα CARTO 3, το οποίο διαθέτει το εργαστήριο του Athens Heart Center) είναι απαραίτητα τόσο για τη διαπίστωση του υποστρώματος του μυοκαρδίου όσο και για την ανίχνευση της αρρυθμιογόνου εστίας ή εστιών.
Οι επεμβάσεις κατάλυσης απαιτούν ειδική εμπειρία και πραγματοποιούνται με ασφάλεια και αποτελεσματικότητα σε κέντρα υψηλής εμπειρίας και δυνατότητας να αντιμετωπίσει τυχόν επιπλοκές.