Καρκίνος του μαστού - πρόληψη
Γράφει ο Ιωάννης Μισιτζής, Χειρουργός Μαστού, Διευθυντής, Ιατρικό Ψυχικού.
Ο καρκίνος του μαστού περιλαμβάνει μια ομάδα από κακοήθειες του επιθηλίου των πόρων και των λοβίων του μαζικού αδένα με διαφορετικά μοριακά χαρακτηριστικά και κλινική συμπεριφορά.
Είναι παγκοσμίως ο συχνότερος καρκίνος που προσβάλλει τις γυναίκες (1 στους 3 καρκίνους που αφορούν τη γυναίκα). Είναι η πρώτη αιτία θανάτου των γυναικών στον υπό ανάπτυξη κόσμο και η δεύτερη αιτία θανάτου των γυναικών στον αναπτυγμένο.
Στην Ελλάδα, διαγιγνώσκονται 4.000 περίπου νέοι καρκίνοι μαστού το χρόνο και 2.500 γυναίκες κάθε έτος πεθαίνουν από αυτήν την αιτία.
Η ακριβής αιτία για τη δημιουργία του καρκίνου μαστού παραμένει άγνωστη. Έχουν προσδιοριστεί παράγοντες των οποίων η παρουσία σχετίζεται με αυξημένο κίνδυνο ανάπτυξης καρκίνου μαστού, όπως το φύλο (θήλυ), η ηλικία (η επίπτωση αυξάνει με την αύξηση της ηλικίας), η κληρονομικότητα (ιδίως η παρουσία μεταλλαγμένων γονιδίων), ορμονικοί παράγοντες (μεγάλος αριθμός ωορρηκτικών κύκλων, ατεκνία, πρώτη κύηση σε ηλικία άνω των 30 ετών, χορήγηση ορμονών υποκατάστασης) και παράγοντες που σχετίζονται με τον τρόπο ζωής (απουσία άσκησης, παχυσαρκία, κατανάλωση αλκοόλ και ζωικών λιπαρών).
Με την κληρονομικότητα συσχετίζεται το 10% των καρκίνων του μαστού και το 5% οφείλεται στην παρουσία των μεταλλαγμένων γονιδίων BRCA1 και BRCA2. Οι φορείς αυτών των γονιδίων θεωρούνται ιδιαίτερα αυξημένου κινδύνου για ανάπτυξη καρκίνου μαστού (70%) και ωοθηκών (60%) στη διάρκεια της ζωής τους και έχουν ανάγκη από ιδιαίτερα προγράμματα παρακολούθησης και αντιμετώπισης.
Ο καρκίνος μαστού είναι συνήθως ασυμπτωματικός με απουσία πόνου ή άλλης εκδήλωσης. Συνήθως γίνεται αντιληπτός από την γυναίκα σαν ψηλαφητός, ανώδυνος, επίμονος όζος.
Συμπτώματα ή σημεία που υποδηλώνουν την παρουσία της νόσου είναι επίσης η πρόσφατη μη ανατασσόμενη εισολκή της θηλής, η απώλεια της καμπυλότητας του μαστού, η εισολκή του δέρματος, η ρύση της θηλής (ιδίως με παρουσία αίματος), η Η έγκαιρη διάγνωση είναι ο στόχος για την επιτυχή αντιμετώπιση του καρκίνου του μαστού. Μέθοδοι έγκαιρης διάγνωσης είναι η αυτοεξέταση, η κλινική εξέταση από εξειδικευμένο ιατρό, η μαστογραφία, το υπερηχογράφημα, η μαγνητική μαστογραφία και η παρακέντηση με λεπτή ή κόπτουσα βελόνη.
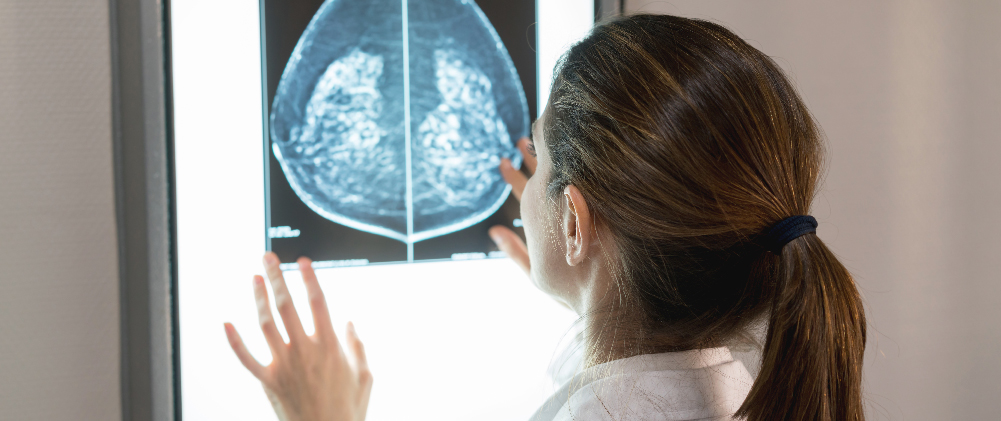
Η μαστογραφία, αναλογική ή ψηφιακή, είναι η καθιερωμένη μέθοδος για την έγκαιρη διάγνωση λόγω της ιδιότητας της να αποκαλύπτει τις αποτιτανώσεις (επασβεστώσεις) που υποδηλώνουν συχνά την πρώιμη παρουσία καρκίνου.
Τις τελευταίες δεκαετίες, σε πολλές χώρες, εκτεταμένα προγράμματα μαστογραφικού ελέγχου ασυμπτωματικών γυναικών επιβεβαίωσαν την αποτελεσματικότητά της, επιτυγχάνοντας μείωση της θνητότητας από καρκίνο μαστού ιδίως στις μετεμμηνοπαυσιακές γυναίκες.
Ο προληπτικός μαστογραφικός έλεγχος είναι εξατομικευμένη διαδικασία και ο προγραμματισμός του καθορίζεται από ειδικό ιατρό σε συνεννόηση με την εξεταζόμενη, ανάλογα με την εκτίμηση των παραγόντων κινδύνου της κάθε γυναίκας.
Παράγοντες κινδύνου θεωρούνται:
Η παρουσία μεταλλαγμένων γονιδίων BRCA1 και BRCA2 (ομάδα λίαν υψηλού κινδύνου, κίνδυνος άνω του 50%) ή άλλου γονιδίου ενδιαμέσου κινδύνου (κίνδυνος κάτω του 50%),
Η κληρονομικότητα, με την παρουσία καρκίνου μαστού ή ωοθηκών σε άνω των 2 συγγενών, ιδίως σε νεαρή ηλικία,
Η χορήγηση θεραπευτικής ακτινοθεραπείας στην περιοχή του θωρακικού τοιχώματος σε νεαρή ηλικία (19 έως 30 ετών),
Η παρουσία άτυπης επιθηλιακής υπερπλασίας ή λοβιακού καρκινώματος in situ σε προηγηθείσα βιοψία του μαστού (κίνδυνος αυξημένος 5 έως 20 φορές),
Οι πυκνοί μαστοί και το ατομικό ιστορικό καρκίνου μαστού ή ωοθηκών.
Σε γενικές γραμμές, σε γυναίκες μέσου ή μικρού κινδύνου, ένα σύνηθες πρόγραμμα παρακολούθησης περιλαμβάνει:
Σε γυναίκες κάτω των 40 ετών ο προληπτικός μαστογραφικός έλεγχος δεν προσφέρει όφελος. Συνιστάται κλινική εξέταση και υπερηχογράφημα από την ηλικία των 25 ετών,
Έναρξη μαστογραφικού ελέγχου στην ηλικία των 40 ετών,
Ετήσιος μαστογραφικός έλεγχος στις ηλικίες από 40 έως 49 ετών,
Από 50 ετών και άνω μαστογραφικός έλεγχος ανά 1 έως 2 έτη, κατ΄ εκτίμηση του κινδύνου και της πυκνότητας του μαστού,
Διακοπή του προληπτικού ελέγχου στην ηλικία των 75 ετών ή όταν το προσδόκιμο επιβίωσης είναι κάτω των 5 ετών,
Για τις γυναίκες λίαν αυξημένου κινδύνου εφαρμόζεται ιδιαίτερο πρωτόκολλο, με έναρξη των μαστογραφιών σε μικρότερη ηλικία και την προσθήκη της μαγνητικής μαστογραφίας στην παρακολούθηση των μαστών.
Πρόσφατη εξέλιξη της μαστογραφίας είναι η μαστογραφία 3D ή τομοσύνθεση, που συμβάλλει στην διερεύνηση πυκνών μαστών και στην διευκρίνηση μαστογραφικών ευρημάτων.
Το υπερηχογράφημα είναι εξέταση εκλογής για τους μαστούς νέων γυναικών και την ανάλυση μαστογραφικών ευρημάτων και πυκνών μαστών.
Η παρακέντηση με κόπτουσα βελόνη (core biopsy) για ιστολογική εξέταση ή με λεπτή βελόνη (FNA) για κυτταρολογική εξέταση είναι απαραίτητες για την ιστολογική ταυτοποίηση απεικονιστικών βλαβών. Είναι εξετάσεις ανώδυνες, απλές, χαμηλού κόστους, ασφαλείς και απαραίτητες για την προεγχειρητική αξιολόγηση των μοριακών χαρακτηριστικών ενός καρκίνου.
Η θεραπεία του καρκίνου μαστού απαιτεί διεπιστημονική προσέγγιση (ογκολογικό συμβούλιο) με την συμμετοχή χειρουργού, ακτινοθεραπευτή, ογκολόγου και την συνεπικουρία ακτινοδιαγνωστή, παθολογοανατόμου, γενετιστή, μοριακού βιολόγου και ψυχολόγου.
Η ιστολογική ταυτοποίηση του καρκίνου προεγχειρητικά με βιοψία με κόπτουσα βελόνη με υπερηχογραφική καθοδήγηση είναι αναγκαία για τον προγραμματισμό της στρατηγικής της θεραπείας. Το 30% περίπου των καρκίνων του μαστού αναλόγως των μοριακών χαρακτηριστικών τους (τριπλά αρνητικός, HER2 θετικός) έχουν επιτυχέστερη έκβαση εάν υποβληθούν σε προεγχειρητική χημειοθεραπεία.
Οι βασικές χειρουργικές επεμβάσεις είναι η ογκεκτομή (εκτομή του όγκου με ελεύθερα νόσου όρια) και η μαστεκτομή. Η σταδιοποίηση των λεμφαδένων της μασχάλης είναι απαραίτητη και για τις δύο επεμβάσεις. Τα τελευταία χρόνια, η καθιέρωση της τεχνικής του λεμφαδένα φρουρού στη χειρουργική της μασχάλης έχει ελαχιστοποιήσει τη νοσηρότητα (επώδυνος ώμος, λεμφοίδημα) από τον εκτεταμένο λεμφαδενικό καθαρισμό.
Σε επεμβάσεις ογκεκτομής είναι απαραίτητη η προσθήκη ακτινοθεραπείας στον πάσχοντα μαστό.
Οι συστηματικές θεραπείες (χημειοθεραπεία, ανοσοθεραπεία, ορμονοθεραπεία) καθορίζονται από τα μοριακά χαρακτηριστικά του όγκου.
Η πρόσφατη προσθήκη των μοριακών υπογραφών (Oncotype DX, Mammaprint) επιτρέπει την καταλληλότερη επιλογή συστηματικής θεραπείας και την αποφυγή άσκοπων θεραπευτικών χειρισμών.
Η εξατομικευμένη επιλογή φαρμάκων στη χημειοθεραπεία και την ορμονοθεραπεία και η προσθήκη της ανοσοθεραπείας (ιατρική ακριβείας) μαζί με την γενίκευση του προληπτικού μαστογραφικού ελέγχου και την βελτίωση των απεικονιστικών τεχνικών συνέβαλαν στην μείωση της θνητότητας του καρκίνου μαστού τις τελευταίες δεκαετίες κατά 40%.
Αυτό είναι ενδεικτικό της ανάγκης για ευρύτερη και συνεπέστερη συμμετοχή του γυναικείου πληθυσμού στις διαθέσιμες δυνατότητες προεγχειρητικού ελέγχου και τη θεραπευτική αντιμετώπιση σε εξειδικευμένο κέντρου.






